

Journal of Geo-information Science >
Review on Spatiotemporal Analysis and Modeling of COVID-19 Pandemic
Received date: 2020-08-03
Revised date: 2020-08-21
Online published: 2021-04-25
Supported by
National Natural Science Foundation of China(42041001)
National Natural Science Foundation of China(41525004)
National Natural Science Foundation of China(41421001)
Copyright
The COVID-19 pandemic is the most serious global public health event since the 21 st century, and has become a hot topic concerned by different disciplines. According to the bibliometric analysis, more than 13,000 papers related to the COVID-19 have been published since the beginning of the pandemic. Related researches include not only the pathogenic mechanism of the virus and the development of specific drugs and vaccines from the medical and biological perspectives, but also the non-pharmaceutical prevention and control methods for the pandemic. The latter is the focus of this paper, in which the research progress on the pandemic is discussed from six aspects: detection of transmission relationships, spatiotemporal pattern analysis, prediction models, spread simulation, risk assessment, and impact evaluation. The research on the detection of transmission relationship mainly includes the detection of cluster cases and transmission relations, among which individual trajectory big data have become the key to research. The progress of the analysis of spatiotemporal patterns of the pandemic shows that the spatiotemporal distribution of the pandemic has significant temporal and spatial heterogeneity, and the spatiotemporal transmission presents typical network characteristics. The prediction of the pandemic mainly relies on dynamic models scaling from macro to micro, in which the non-negligible impact of population migration makes the human flow big data become one of the key elements of model prediction accuracy. In the study of epidemic spread simulation, the focus is on evaluating the effects of controlling measures such as traffic restrictions, community prevention and control, and medical resources allocation through simulation methods. Results show that traffic interruption and community control measures are the most effective means among non-pharmaceutical interventions at present, and the guarantee and reasonable deployment of medical resources are the basis for pandemic prevention and control. After the pandemic is controlled under the effective measures, the resumption of work and production must be in an orderly manner. The research on pandemic risk assessment currently focuses on biological factors, natural factors and social factors. As to biological factors, researches show that the underlying disease and the male (due to their high mobility) are related to a higher risk of infection. Among natural factors, temperature, precipitation and climate have limited influence on the spread of the pandemic. As to social factors, human mobility, population density, and differences in medical conditions caused by social inequity have significant influences on the infection rate. Regarding the impact of the COVID-19 pandemic, we mainly focus on three aspects: the public psychology, natural environment and economic development. Specifically, the impact of the pandemic is mainly negative on the public psychology and economy, and positive on the natural environment. In conclusion, big data especially individual trajectories and population big data are indeed pervasive in research of non-pharmaceutical intervention. To prevent and control the major outbreaks, the intersection of multiple disciplines and the collaboration of personnel in different fields are indispensable. Although a great progress has been made on various aspects such as the effect of controlling measures and the influencing factors of the pandemic, the spatial traceability, precise prediction and future impact of the pandemic are still unsolved problems.
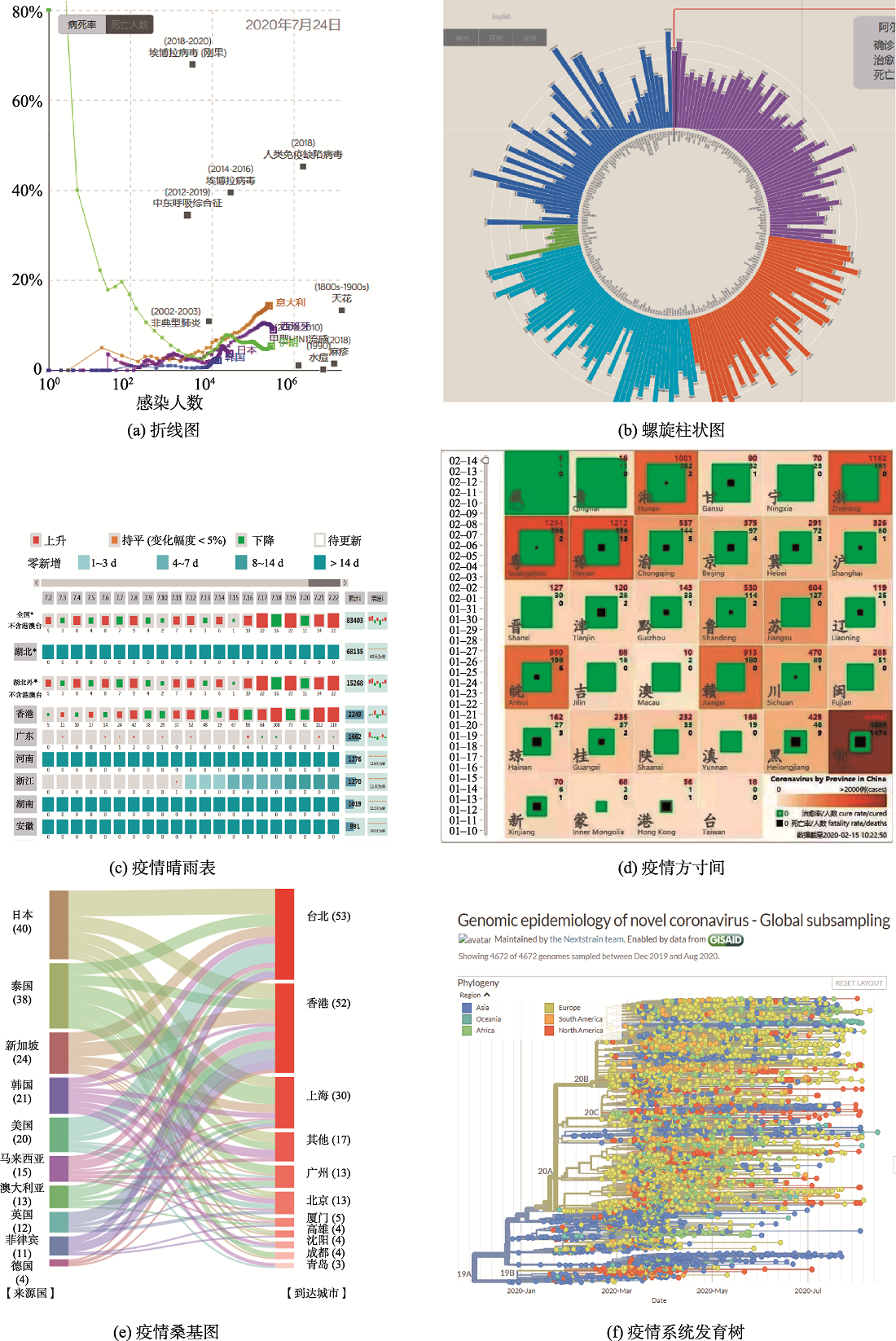
PEI Tao , WANG Xi , SONG Ci , LIU Yaxi , HUANG Qiang , SHU Hua , CHEN Xiao , GUO Sihui , ZHOU Chenghu . Review on Spatiotemporal Analysis and Modeling of COVID-19 Pandemic[J]. Journal of Geo-information Science, 2021 , 23(2) : 188 -210 . DOI: 10.12082/dqxxkx.2021.200434
| [1] |
|
| [2] |
白歌, 耿争. 一图速懂|新发地疫情时间轴[EB/OL]. https://baijiahao.baidu.com/s?id=1669906595168892675&wfr=spider&for=pc, 2020-06-19.
[
|
| [3] |
杨海燕, 徐洁, 李岩, 等. 新型冠状病毒肺炎聚集性疫情特征初步分析[J]. 中华流行病学杂志, 2020,41(5):623-628.
[
|
| [4] |
|
| [5] |
邓志强, 夏文, 范义兵, 等. 南昌市一起新型冠状病毒肺炎聚集性疫情传播链分析[J]. 中华流行病学杂志,2020,41(2020-04-15). http://rs.yiigle.com/yufabiao/1189243.htm. DOI:10.3760/cma.j.cn112338-20200313-00334.
[
|
| [6] |
陈晓慧, 刘俊楠, 徐立, 等. COVID-19病例活动知识图谱构建——以郑州市为例[J]. 武汉大学学报·信息科学版, 2020,45(6):816-825.
[
|
| [7] |
刘郑倩, 叶玉瑶, 张虹鸥, 等. 珠海市新型冠状病毒肺炎聚集发生的时空特征及传播路径[J]. 热带地理, 2020,40(3):422-431.
[
|
| [8] |
金安楠, 李钢, 王皎贝, 等. 深圳市新型冠状病毒肺炎(COVID-19)疫情时空演化与防控对策[J]. 陕西师范大学学报(自然科学版), 2020,48(3):18-32.
[
|
| [9] |
|
| [10] |
健康码背后的大数据揭秘[J]. 今日科技, 2020(3):44-48.
[ Uncovering the big data behind the “Health Code”[J]. Today Science & Technology, 2020(3):44-48. ]
|
| [11] |
|
| [12] |
中国电子科技集团有限公司. 新冠肺炎“密切接触者测量仪”上线运行[EB/OL]. http://www.sastind.gov.cn/n112/n117/c6808819/content.html,2020-02-10.
[ China Electronics Technology Group Corporation Limited. COVID-19 “Close Contact Meter” goes online[EB/OL]. http://www.sastind.gov.cn/n112/n117/c6808819/content.html, 2020-02-10.]
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|
| [28] |
|
| [29] |
|
| [30] |
|
| [31] |
|
| [32] |
|
| [33] |
|
| [34] |
|
| [35] |
|
| [36] |
|
| [37] |
|
| [38] |
|
| [39] |
|
| [40] |
|
| [41] |
资源与环境信息系统国家重点实验室. "图说疫情"公众号[EB/OL]. https://mp.weixin.qq.com/s/vIIi8lClonPDbbO_Vxgdkw, 2020-01-31.
[ State Key Laboratory of Resources and Environmental Information System. Illustration of COVID-19[EB/OL]. https://mp.weixin.qq.com/s/vIIi8lClonPDbbO_Vxgdkw, 2020-01-31.]
|
| [42] |
|
| [43] |
|
| [44] |
|
| [45] |
|
| [46] |
|
| [47] |
Baidu Map. Baidu Migrations[EB/OL]. http://qianxi.baidu.com/,2020-01-22.
|
| [48] |
Tencent. Tencent Locations[EB/OL]. https://heat.qq.com/, 2020-01-22.
|
| [49] |
OAG. OAG Data[EB/OL]. https://www.oag.com/, 2020-01-22.
|
| [50] |
|
| [51] |
|
| [52] |
李清清, 高铭, 郑沾福, 等. 2020年1月19日至2月18日广东省COVID-19疫情的空间流行病学分析[J/OL]. 重庆医科大学学报: 1-7[2020-08-03]. https://doi.org/10.13406/j.cnki.cyxb.002586.
[
|
| [53] |
数字中国研究院. 数字中国研究院官方公众号[EB/OL]. https://mp.weixin.qq.com/s/QmycS6UrwdcX5TOp8ImCGw, 2020-01-31.
[ The Academy of Digital China. Official account of ADC[EB/OL]. https://mp.weixin.qq.com/s/QmycS6UrwdcX5TOp8ImCGw, 2020-01-31.]
|
| [54] |
Tableau software. US COVID-19 Hotspots for Confirmed Cases[EB/OL]. https://public.tableau.com/profile/rosa.ser-eno#!/vizhome/USCovid-19HotspotsforConfirmedCases/Sheet1, 2020-04-27.
|
| [55] |
WHO. The WHO COVID-19 situation dashboard[EB/OL]. https://covid19.who.int/, 2020-07-15.
|
| [56] |
Centers for Disease Control and Prevention. Data Visualization[EB/OL]. https://www.cdc.gov/coronavirus/2019-ncov/covid-data/data-visualization.htm, 2020-07-15.
|
| [57] |
European Centre for Disease Prevention and Control(ECDC). Surveillance Atlas of Infectious Diseases[EB/OL]. http://atlas.ecdc.europa.eu/public/index.aspx,2020-07-15.
|
| [58] |
WorldPop. WorldPop COVID-19 research and data[EB/OL]. https://www.worldpop.org/covid19, 2020-07-15.
|
| [59] |
靳帧, 孙桂全, 刘茂省. 网络传染病动力学建模与分析[M]. 北京: 科学出版社, 2014.
[
|
| [60] |
|
| [61] |
|
| [62] |
|
| [63] |
|
| [64] |
|
| [65] |
|
| [66] |
|
| [67] |
|
| [68] |
|
| [69] |
|
| [70] |
|
| [71] |
|
| [72] |
|
| [73] |
|
| [74] |
|
| [75] |
|
| [76] |
|
| [77] |
|
| [78] |
|
| [79] |
冯明翔, 方志祥, 路雄博, 等. 交通分析区尺度上的新型冠状病毒肺炎时空扩散推估方法:以武汉市为例[J/OL]. 武汉大学学报·信息科学版: 1-12[2020-06-03]. https://doi.org/10.13203/j.whugis20200141.
[
|
| [80] |
夏吉喆, 周颖, 李珍, 等. 城市时空大数据驱动的新型冠状病毒传播风险评估——以粤港澳大湾区为例[J]. 测绘学报, 2020,49(6):671-680.
[
|
| [81] |
|
| [82] |
|
| [83] |
|
| [84] |
|
| [85] |
|
| [86] |
|
| [87] |
|
| [88] |
|
| [89] |
|
| [90] |
|
| [91] |
|
| [92] |
葛洪磊, 刘南. 重大传染病疫情演化情境下应急物资配置决策建模分析:以新冠肺炎疫情为例[J/OL]. 管理工程学报: 1-9[2020-08-03]. https://doi.org/10.13587/j.cnki.jieem.2020.03.022.
[
|
| [93] |
王霞, 唐三一, 陈勇, 等. 新型冠状病毒肺炎疫情下武汉及周边地区何时复工?数据驱动的网络模型分析[J]. 中国科学:数学, 2020,50(7):969-978.
[
|
| [94] |
|
| [95] |
|
| [96] |
|
| [97] |
郑宇军, 吴晨昕, 陈恩富, 等. 新冠肺炎疫情条件下的企业复工复产优化规划方法[J/OL]. 运筹学学报:1-15 [ 2020- 08- 03]. http://kns.cnki.net/kcms/detail/31.1732.O1.20200416.0857.004.html.
[
|
| [98] |
|
| [99] |
|
| [100] |
|
| [101] |
|
| [102] |
|
| [103] |
|
| [104] |
|
| [105] |
|
| [106] |
|
| [107] |
|
| [108] |
|
| [109] |
|
| [110] |
|
| [111] |
|
| [112] |
李欣, 周林, 贾涛, 等. 城市因素对COVID-19疫情的影响——以武汉市为例[J]. 武汉大学学报·信息科学版, 2020,45(6):826-835.
[
|
| [113] |
|
| [114] |
|
| [115] |
|
| [116] |
|
| [117] |
|
| [118] |
|
| [119] |
|
| [120] |
|
| [121] |
|
| [122] |
|
| [123] |
|
| [124] |
钱俊, 张波婷, 邱伟芬, 等. 新冠肺炎患者心理状况调查及心理干预效果[J/OL]. 中国健康心理学杂志:1-8 [ 2020- 08- 03]. http://kns.cnki.net/kcms/detail/11.5257.R.20200628.1852.024.html .
[
|
| [125] |
|
| [126] |
|
| [127] |
|
| [128] |
|
| [129] |
|
| [130] |
|
| [131] |
|
| [132] |
|
| [133] |
|
| [134] |
|
| [135] |
|
| [136] |
|
| [137] |
|
| [138] |
|
| [139] |
|
| [140] |
|
| [141] |
|
| [142] |
|
| [143] |
|
| [144] |
|
| [145] |
|
| [146] |
|
| [147] |
|
/
| 〈 |
|
〉 |